Öroninflammation
| Öroninflammation | |
| Latin: otitis | |
| Klassifikation och externa resurser | |
|---|---|
| ICD-10 | H65-H67 |
| ICD-9 | 381-382 |
| DiseasesDB | 29620 serous, 9406 suppurative |
| Medlineplus | 000638 acute, 007010 with effusion, 000619 chronic |
| eMedicine | emerg/351 ent/426 complications |
Med öroninflammation menas ofta en så kallad akut mediaotit (latin: otitis media), en inflammation av mellanörat, utrymmet mellan trumhinnan och innerörat. Denna mediaotit är en av två sorters öroninflammationer som är vanlig orsak till öronvärk. Den andra är extern otit – inflammation i den yttre hörselgången utanför trumhinnan.
Etiologi
Inflammationen i mellanörat är orsakad av en bakteriell infektion, oftast av pneumokocker, i andrahandsfall Haemophilus influenzae (icke att förväxla med influensavirus), och är vanligen sekundärt till virusinfektion i övre luftvägarna.[1] Moraxella och grupp A-streptokocker och övriga bakterier är mer ovanliga agens.[2]
Diagnostik
Kliniskt ser man öronvärk, feber (särskilt hos yngre barn), eventuellt trumhinneperforation och nedsatt hörsel.[1][3]
Öronömhet kan möjligen kontrolleras som grovtest vid misstanke om mellanöreinflammation, men för diagnos krävs inspektion av trumhinnan med otoskop eller öronmikroskop. Enligt svenska behandlingsriktlinjer graderas den diagnostiska säkerheten i tre nivåer: Säker diagnos, osäker diagnos och sannolikt inte mellanöreinflammation. Tecken som anses tala för säker diagnos är om det kommer purulent (varblandad) sekretion ur örat eller om trumhinnan är chagrinerad (fiskfjällslik eller kärlinjicerad[4]), perforerad eller om kombinationen buktande, rodnad och orörlig trumhinna föreligger. Vid normalställd men orörlig trumhinna som är matt eller färgförändrad eller om trumhinnan av olika skäl inte kan bedömas anses diagnosen vara osäker. Rörlig trumhinna eller normalfärgad men indragen trumhinna anses tala för annan diagnos.[5]
De vanligaste differentialdiagnoserna är öronvärk sekundärt till viros och otosalpingit (icke varig vätska bakom trumhinnan) samt extern otit (hörselgångsinflammation).
Om varningstecken förekommer, som bland annat inkluderar påverkat allmäntillstånd eller tecken på mastoidit (inflammationsfynd över mastoidutskottet eller utstående öra), remitteras patienten akut till ÖNH-klinik eller barnklinik.[5]
Behandling
Smärtstillande
Basen i behandlingen är i princip oavsett ålder behandling med vanliga smärtstillande läkemedel t.ex. paracetamol eller NSAID. Antingen som enskild behandling i väntan på spontanläkning eller i kombination med antibiotikabehandling.[6] Högläge och näsdroppar kan lindra nästäppa om den blir påtaglig. Vid behandling av barn är det viktigt att ge tillräckligt med vätska, särskilt vid feber. Sötad dryck har god effekt vid rehydrering av lätt uttorkade barn.[7][8]
Antibiotikabehandling
Under vissa förutsättningar är spontanläkningsfrekvensen under barndomen efter spädbarnsåret (ungefär 1–12 års ålder) så pass hög och nyttan med antibiotikabehandling så tveksam att den endast i undantagsfall rekommenderas med tanke på risk för biverkningar och ökad antibiotikaresistens.[9] Den generella regeln är att endast behandla säker mediaotit förutsatt att riktlinjerna talar för det och undvika antibiotika vid osäker mediaotit eller annan diagnos.[5]
Förutsättningar för antibiotika beroende på ålder
- Spädbarn under 1 års ålder och vuxna över 12 års ålder ska alltid behandlas med antibiotika
- Barn mellan 1 och 12 års ålder behandlas endast i undantagsfall, spontanläkningen är oftast god
- Barn upp till 2 års ålder behandlas alltid med antibiotika vid dubbelsidig otit
Förutsättningar för antibiotika oavsett ålder
- Utebliven spontan förbättring efter 2-3 dygn
- Uttalad smärta trots adekvat behandling med smärtstillande
- Nedsatt immunförsvar (om verifierat)
- Vissa skador på ansiktsskelett, missbildningar, hörselnedsättning sedan tidigare, cochleaimplantat, känd mellanöresjukdom eller operation
Antibiotikabehandling i Sverige
Det rådande resistensläget medger fortfarande behandling med PcV i första hand. Amoxicillin kan väljas främst vid recidiv eller terapisvikt. Vid typ-1 allergi mot penicillin används ofta erytromycin.
Bestående symtom
Många fler sjukdomar än öroninflammationer kan orsaka öronsmärta inklusive kronisk otosalpingit, som också kallas för sekretorisk mediaotit (SOM). Här är en ovanlig differentialdiagnos som måste uteslutas cancer. Oförklarlig bestående öronsmärta eller hörselnedsattning efter flera veckor skall följas upp av otolaryngolog (ÖNH-doktor). Öroninflammation är väldigt vanligt under barndomen, i genomsnitt kan ett barn ha två eller tre inflammationer om året, nästan alltid i samband med en förkylning eller motsvarande. Återkommande öroninflammationer kan bero på avsaknad av normalflora. Den vanligaste förebyggande behandlingen vid återkommande mellanöreinflammation är insättande av ventilerande plaströr i själva trumhinnan. Plaströren som sättes i narkos i trumhinnan kallas också för transmyringeal dränage (TMD). Enligt SBU rapporten "Rörbehandling vid inflammation i mellanörat" [10] från 2008 får ca 10000 barn i Sverige varje år behandling med ventilationsrör.
Ungefär 5 % av alla barn kan sägas tillhöra gruppen öronbarn, med återkommande infektioner. Barn som får sin första otit före 6 månaders ålder har förhöjd riska att bli öronbarn.[2]
Ovanliga komplikationer
Ovanliga komplikationer till öroninflammation är hörselnedsättning, labyrintit (inflammation av innerörat), mastoidit (infektion i kraniet bakom örat) och meningit (hjärnhinneinflammation).
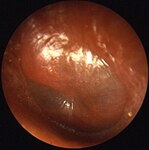
Bildgalleri
- trumhinna med tecken på begynnande öroninflammation (framträdande blodkärl)
- akut otitis media (buktande trumhinna)
- bullös akut otitis media
- akut öroninflammation
- kronisk öroninflammation
- kronisk öroninflammation
- kronisk öroninflammation
- kronisk öroninflammation
Referenser
- ^ [a b] Helen von Sydow. Otit (öroninflammation) - akut internetmedinin.se. Läst 3 juli 2016.
- ^ [a b] Engquist, Stefan (2006). ÖNH-praktika (3., omarb. uppl). AstraZeneca Sverige. sid. 23-26. ISBN 91-86056-49-2. OCLC 185457138. https://www.worldcat.org/oclc/185457138. Läst 26 november 2020
- ^ ”Öroninflammation”. 1177. https://www.1177.se/sjukdomar--besvar/ogon-oron-nasa-och-hals/oron-och-balans/oroninflammation/. Läst 17 november 2024.
- ^ ”Att bedöma en trumhinna”. Statens beredning för medicinsk och social utvärdering. 31 mars 2017. https://www.sbu.se/sv/publikationer/skrifter-och-faktablad/interaktiva-fall-om-otiter-oroninflammationer/om-otoskopi-och-otomikroskopi/. Läst 17 november 2024.
- ^ [a b c] ”Behandlingsrekommendationer för vanliga infektioner i öppenvård”. Folkhälsomyndigheten, Läkemedelsverket och Strama. 1 januari 2019. https://www.folkhalsomyndigheten.se/contentassets/246aa17721b44c5380a0117f6d0aba40/behandlingsrekommendationer-oppenvard.pdf. Läst 20 november 2020.
- ^ ”Viss - medicinskt och administrativt stöd för primärvården”. viss.nu. http://viss.nu/Handlaggning/Vardprogram/ONH-horsel/Akut-mediaotit/. Läst 20 november 2020.
- ^ Freedman, Stephen B.; Willan, Andrew R.; Boutis, Kathy; Schuh, Suzanne (2016-05-10). ”Effect of Dilute Apple Juice and Preferred Fluids vs Electrolyte Maintenance Solution on Treatment Failure Among Children With Mild Gastroenteritis: A Randomized Clinical Trial”. JAMA 315 (18): sid. 1966–1974. doi:. ISSN 1538-3598. PMID 27131100. https://pubmed.ncbi.nlm.nih.gov/27131100. Läst 26 november 2020.
- ^ Wise, Jacqui (2016-05-02). ”Dilute apple juice is good alternative to electrolyte fluids for children with gastroenteritis, study finds”. BMJ (Clinical research ed.) 353: sid. i2479. doi:. ISSN 1756-1833. PMID 27143366. https://pubmed.ncbi.nlm.nih.gov/27143366/. Läst 26 november 2020.
- ^ Ängslycke, Magnus (10 april 2019). ”Behandling av vanliga infektioner - Stramas riktlinjer”. Distriktsläkare.com. https://distriktslakare.com/strama-riktlinjer/. Läst 20 november 2020.
- ^ SBU-rapporten ”Rörbehandling vid inflammation i mellanörat. En systematisk litteraturöversikt, nr 189, 2008
Externa länkar
- Öroninflammation på 1177.se
Media som används på denna webbplats
Författare/Upphovsman: Welleschik, Licens: CC BY-SA 3.0
Otitis media chronica mesotympanalis
Författare/Upphovsman: Welleschik, Licens: CC BY-SA 3.0
Otitis media chronica mesotympanalis
Författare/Upphovsman: B. Welleschik, Licens: CC BY-SA 3.0
incipiente Otitis media acuta - Hyperämie
Författare/Upphovsman: B. Welleschik, Licens: CC BY-SA 3.0
Otitis media acuta - Entdifferenzierung
Författare/Upphovsman: Welleschik, Licens: CC BY-SA 3.0
Otitis media chronica mesotympanalis
Författare/Upphovsman: Welleschik, Licens: CC BY-SA 3.0
Otitis media chronica mesotympanalis
Författare/Upphovsman: B. Welleschik, Licens: CC BY-SA 3.0
Otitis media acuta - "Schollige Trübung"
Författare/Upphovsman: B. Welleschik, Licens: CC BY-SA 3.0
Otitis media acuta - Myringitis bullosa